連續血糖監測(CGM)怎麼用?掌握原理,血糖控制不再難!

臨床上常見糖尿病患已口服3-4種降血糖藥物,包含使用目前西醫主流排糖藥物:鈉-葡萄糖協同轉運蛋白-2抑制劑(SGLT2 inhibitors),甚至也打了胰島素或GLP-1受體促效劑 (GLP-1 receptor agonist),然而血糖依然控制不佳。病人往往聽了許多營養課,也買了相關書籍閱讀,卻也無從知道東西吃進去身體後血糖會飆多高? 本文將深入探討「連續血糖監測」,這一創新技術如何幫助糖尿病患者更有效地掌握血糖變化。
〈延伸閱讀:糖尿病前期別輕忽!3大檢測揪出隱形高血糖,及早預防是關鍵!〉
什麼是連續血糖監測(CGM)?
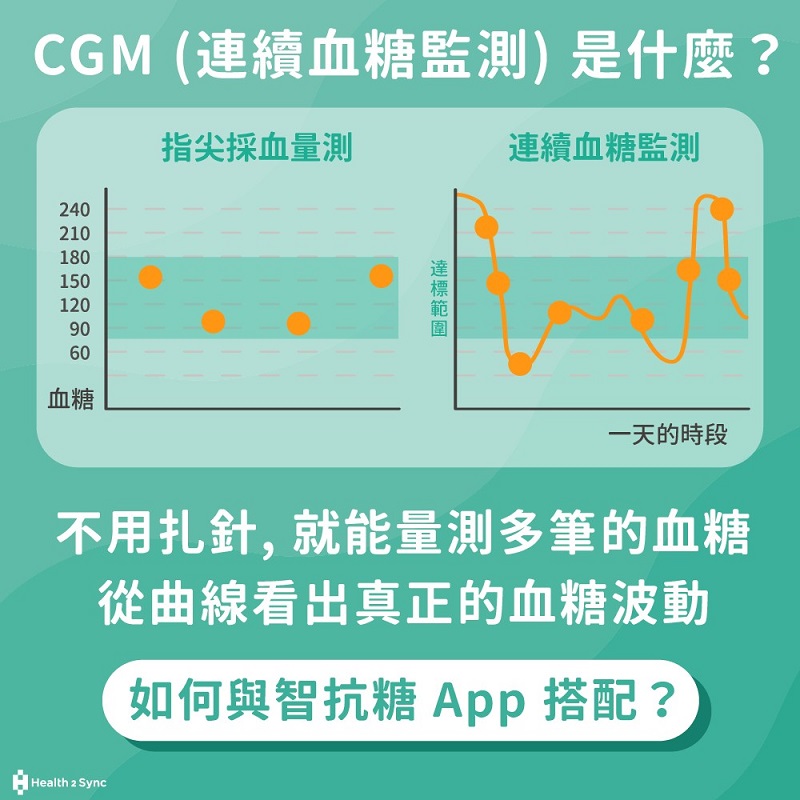
連續血糖監測 (Continuous Glucose Monitoring, CGM),是一種透過皮下植入的微型傳感器,即時追蹤血糖變化的技術。相較傳統的血糖機自我指尖血糖檢測 (SMBG),不方便及扎針的疼痛,常使患者自我監測血糖的意願低落且頻率不足,且單一時間點的測量值難以呈現出血糖升降趨勢。CGM 能提供24小時的血糖波動數據(通常每 1-5分鐘更新一次),幫助糖尿病患者更精準地管理血糖。
連續血糖監測CGM的核心原理與技術
1. 感測方式
傳感器植入皮下(常選上臂、腹部或大腿),透過「酶電化學技術」測量組織間液中的葡萄糖濃度,再換算為血糖值。需注意組織間液與血液的葡萄糖濃度存在 約5-15 分鐘延遲(尤其血糖快速波動時)。
2. 數據傳輸
傳感器將數據無線傳輸至接收器、智慧手錶或手機 App,部分系統(如 Dexcom G7)可直接透過藍牙同步。
3. 校準需求
早期 CGM 需每日指尖採血校正,新一代產品(如 Abbott FreeStyle Libre 3)因演算法進步,多已免校準。
連續血糖監測(CGM)主要核心優勢?
1. 即時血糖曲線分析
連續血糖監測技術能提供「動態血糖曲線」(Ambulatory Glucose Profile, AGP),即時顯示血糖波動模式,例如餐後高峰或夜間低血糖等情況。此外,使用者可根據個人需求設定高低血糖警報(如 <70 mg/dL 或 >180 mg/dL),有效預防嚴重低血糖或高滲透壓高血糖症(HHS)等危險事件。
許多研究指出,「血糖波動性」(Glycemic Variability, GV)——即急性血糖波動,包括顯著的高血糖與低血糖暴露——可能是導致小血管併發症的重要風險因素。事實上,血糖波動幅度過大對身體的傷害,甚至比持續性高血糖更為嚴重。
傳統的糖化血色素(HbA1c)檢測雖然能反映平均血糖值,卻無法捕捉血糖波動性(GV)及餐後高血糖(Post-Prandial Hyperglycemia, PPH)的變化。因此,若僅依賴HbA1c作為血糖控制的指標,可能會產生誤導,讓人誤以為血糖控制良好,而忽略了潛在的風險。
〈延伸閱讀:糖化血色素(HbA1c)是什麼?帶你掌握血糖控制的關鍵!〉
.jpg)
2. 輔助血糖管理
透過連續血糖監測(CGM),患者可以學習並實踐「ATOMS飲食原則」,包括選擇合適的飲食種類、控制總攝取量,以及掌握正確的進食順序。此外,連續血糖監測還能幫助患者了解適當的運動時機,並在運動後進行恰當的飲食補充,以維持血糖穩定。
而對於醫師與患者來說,連續血糖監測提供了更精準的數據,協助調整口服降血糖藥物及胰島素的劑量,進一步優化治療效果。同時,連續血糖監測結合血糖波動性(GV)指標,能有效減少血糖波動幅度,降低糖尿病患者長期併發症的風險,為血糖管理帶來更全面的保障。
〈延伸閱讀:如何降低餐後血糖?! 良好進食順序可達成!!〉
連續血糖監測(CGM)的使用限制與注意事項
1. 準確性誤差
目前多以單點血糖值的誤差程度做為準確性的評估指標,平均絕對相對差異(Mean Absolute Relative Difference, MARD)是常用的指標,MARD的數值越低,表示該儀器有較高的準確性。目前CGM的MARD約 5-10%,極端高低數值時建議以指尖血糖檢測複檢。
2. 延遲問題
CGM所感應的是人體組織間液的葡萄糖濃度,在組織間液與血液葡萄糖濃度尚未達到平衡時,會導致測量值與實際血糖值之間因時間延遲(blood-interstitial glucose lag) 而產生誤差,此情形在血糖快速波動時更為顯著,例如劇烈運動後,此外也可能受水腫、血管收縮等生理狀況影響。
3. 干擾因素
常用的藥物例如乙醯胺酚(Acetaminophen),常用於止痛退燒,可能影響CGM測量的準確性,在服藥期間若出現極端的血糖值,應評估是疾病導致血糖波動加劇或是藥物造成的干擾,必要時仍建議以指尖血糖檢測確認。
4. 皮膚反應
少數使用者對傳感器黏膠過敏,可選用低致敏貼片或提前塗抹類固醇藥膏。
5. 成本與醫療保險給付
裝設配戴費用較高,各廠牌售價不同,部分保險需醫師證明「醫療必要性」。
目前台灣核准CGM用於:領有重大傷病卡的第一型糖尿病、新生兒糖尿病、胰臟近乎全切除(Neartotal pancreatectomy) 所致糖尿病等三大類個案,若符合下列任一條件,健保一年最多可給付2次連續血糖監測儀使用,條件包含:
一、血糖過度起伏且最近六個月兩次糖化血色素數值都大於等於8%。
二、低血糖不自覺。
三、常有嚴重低血糖,須他人協助治療,最近三個月有因低血糖,曾至急診診治或住院者。
四、懷孕。
哪些人適合裝連續血糖監測(CGM)?
.jpg)
連續血糖監測(CGM)其實除了適用於糖尿病患者,對於需要精準血糖管理的人群也有幫助,讓我們更好地掌控健康。以下為大家整理了適合使用連續血糖監測(CGM)的族群有哪些:
- 需要頻繁監測血糖並調整胰島素劑量者:例如第1型糖尿病患者,因需依血糖變化即時調整胰島素治療。
- 接受胰島素治療的第2型糖尿病患者:特別是血糖不穩定或經常發生低血糖者,CGM能幫助更精準地管理血糖。
- 常發生低血糖者:包括曾經歷嚴重低血糖、不自覺低血糖或夜間低血糖的患者。CGM的低血糖警報功能可及時提醒患者,避免因低血糖引發昏迷等危險情況。
- 血糖波動幅度大且控制不佳者:若血糖水平起伏劇烈,或糖化血色素(HbA1c)長期超過目標範圍,CGM能提供更全面的血糖數據,協助改善控制。
- 妊娠糖尿病人或糖尿病人且懷孕中:嚴格的血糖控制對母體與胎兒健康相當重要,CGM能幫助維持穩定血糖,降低相關風險。
- 糖化血色素(HbA1c)<7%者:即使血糖控制良好,CGM仍可協助維持目標範圍,同時減少低血糖發生的風險。
- 運動員:應用科學方法配合訓練以優化代謝表現進而增進運動體能表現,例如監測血糖是否持續下降,決定是否補充碳水化合物。
發生高低血糖時需要考量的常見因素
| 高血糖常見的因素 | 低血糖常見的因素 |
|---|---|
| 碳水化合物吃太多 | 碳水化合物吃太少 |
| 食用大量的蛋白質或油脂類食物 | 過度計算食物中蛋白質/脂肪的含量 |
| 運動前(中)的藥物劑量減少太多或碳水化合物補充過度 | 運動前(中)的藥物劑量或碳水化合物補充沒有調整 |
| 基礎胰島素 (Basal insulin) 劑量不足 | 基礎胰島素 (Basal insulin) 劑量過多 |
| 藥物與用餐的時間差距太短 | 使用降血糖藥物後過長時間未進食 |
| 忘了使用餐前的降血糖藥物 (或胰島素) | 胰島素堆積 |
〈延伸閱讀:【高血糖之飲品建議】『杏仁果飲』〉
〈延伸閱讀:【有助於高血糖控制】『杏仁果』〉
連續血糖監測(CGM)能用來篩檢或診斷糖尿病嗎?
依據2025年美國糖尿病協會(ADA)指引,不建議使用連續血糖監測(CGM)進行糖尿病或糖尿病前期篩檢或診斷。原因可能有以下幾點:
1. 糖尿病定義及診斷
糖尿病及糖尿病前期診斷標準目前由全球專家們多年累積的共識制定出,且診斷的依據為抽取血液檢測血液中的血糖及HbA1c,並非組織間液葡萄糖濃度。
2. 傳統診斷方法的優勢
空腹血糖、HbA1c 及口服葡萄糖耐量測試(OGTT)等傳統檢測方法,比 CGM 更具成本效益且檢測速度較快。
3. CGM 的準確性問題
連續血糖監測儀(CGM)偵測的是血液擴散到組織間液的葡萄糖濃度,不能等同於血糖濃度。在某些情況下可能出現誤差,且測量值與實際血糖值之間有時間上的延遲,因此不建議單獨作為診斷糖尿病或前期的工具。
4. CGM 的特色專長
CGM在監測血糖波動方面非常有用,其主要用途不在於初步診斷,而是協助糖尿病患的血糖管理和治療調整,包含飲食、運動、藥物等。
5. 準確度與標準化問題
不同品牌與型號的 CGM,其測量準確度與參數尚未有統一的標準與認證系統,因此在診斷應用上仍有侷限性。
連續血糖監測(CGM) VS傳統血糖機自我指尖血糖檢測(SMBG)
自我指尖血糖檢測(Self-Monitoring of Blood Glucose, SMBG)容易造成手指疼痛,導致病患配合意願低落。醫師難以確切掌握患者飲食及用藥情況,造成飲食建議及藥物調整的困境。連續血糖監測(CGM)提供病患及醫師瞭解飲食前後、運動前後及用藥前後血糖波動變化,是協助控糖達標的新利器。
連續血糖監測 VS傳統血糖機自我指尖血糖檢測
| 項目 | 統血指尖血糖檢測 (SMBG) | 連續血糖監測 (CGM) |
|---|---|---|
| 測量來源 | 血液中的葡萄糖濃度 | 組織間液中的葡萄糖濃度 |
| 測量方式 | 採血後在血糖機讀取 | 探頭感應後傳送至顯示器 |
| 測量頻率 | 依患者需求及動機 | 每五分鐘自動測量 |
| 扎針頻率 | 依患者需求及動機 | 通常不需要 |
| 校正 | 定期校正(非每天) | 通常不需要 |
| 準確度 | 準確 | 新型探頭準確率較高 |
| 干擾準確度的情形 | 人為誤差、試紙保存不當 | 部分藥物、血糖快速波動 |
| 使用前的操作訓練 | 較簡單 | 較複雜 |
| 測量數據的判讀 | 較簡單 | 較複雜 |
| 自動偵測血糖 | 無 | 有 |
| 高低血糖值警報 | 無 | 有 |
| 預測血糖改變趨勢與速率 | 無 | 有 |
| 自動計算血糖平均值 | 無 | 有 |
| 自動計算血糖波動程度 | 無 | 有 |
| 自動計算目標血糖內時間 | 無 | 有 |
| 血糖數值圖像化 | 可搭配軟體輸出後產生 | 有 |
| 方便性 | 低 | 高 |
| 價格 | 低 | 高 |
| 台灣健保給付 | 給付第1型糖尿病患試紙 | 第1型糖尿病、新生兒糖尿病、胰臟近乎全切除所致糖尿病 |
連續血糖監測(CGM)主流廠牌型號有哪些?
| 品牌型號 | Abbott | Medtronic | Dexcom |
|---|---|---|---|
| 代表機型 | FreeStyle Libre 3 | Guardian 4 CGM system | Dexcom G7 |
| 分類 | isCGM | rtCGM | rtCGM |
| 低血糖預警 | 當下警示需掃描 | 提早60分鐘 | 提早20分鐘 |
| 指尖血校準 | 不需要 | 不需要 | 不需要 |
| 配戴時間 | 14天 | 7天 | 14天 |
rtCGM:real-time CGM,即時性連續血糖監測
isCGM:intermittent scanning CGM,間歇性掃描或稱瞬間感應(flash)連續血糖監測,同樣能提供即時血糖數值,但是需靠使用者手動掃瞄且無內建高低血糖警報功能。
連續血糖監測(CGM)如何安裝?會造成不適感嗎?裝配後可以洗澡嗎?

以某廠牌為例,約一個50元硬幣大小,有一個軟針,就像蓋印章一樣,壓一下就貼到手臂後方,少數人有異物感,大部分人都沒有特別感覺,不過如果體脂肪偏低,有人可能有些許異物感。裝配後可於水深1公尺30分鐘游泳都沒問題,洗澡當然沒問題。一般我們會建議手機先下載APP軟體,確認手機可以藍芽感應,上傳資料,才會開始安裝,避免發生安裝完畢卻手機無法感應使用的窘境發生。至少8小時掃描一次,確保資料連續不中斷喔!
連續血糖監測(CGM)詳細安裝步驟
- 適當的配戴部位為上臂外側,使用不含保濕、精油、去角質成分的普通肥皂確實清潔,然後擦乾。
- 使用酒精棉片擦拭,等乾了之後再配戴傳感器。
- 撕開傳感器的封口,旋轉取下敷貼器,對準傳感器上的深色標記與傳感器套件包,然後在平穩堅硬的表面上用力向下壓到底
- 用力往下按壓,貼緊傳感器。將敷貼器輕輕從手臂上拉開。等待1小時後,即可使用傳感器檢查葡萄糖。
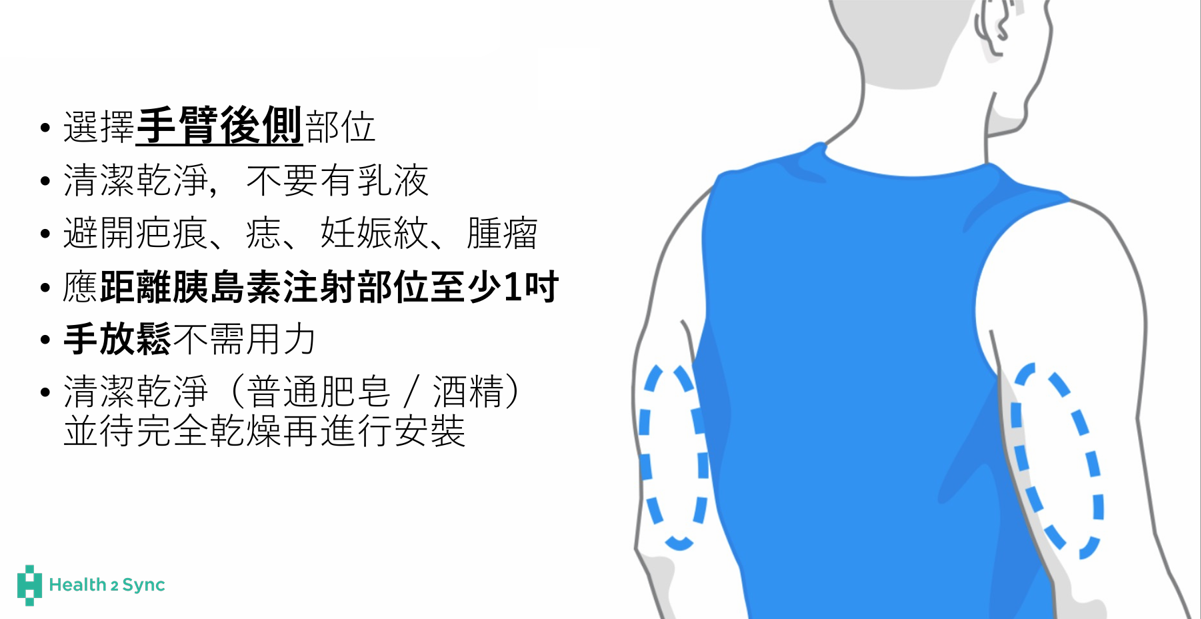
連續血糖監測(CGM)注意事項
- 選擇手臂後側部位。
- 皮膚需清潔乾淨,避免有乳液殘留。
- 避開疤痕、痣、妊娠紋、腫瘤。
- 應距離胰島素注射部位至少1吋。
- 手放鬆不需用力。
- 手臂乾燥後再使用。
連續血糖監測(CGM)未來發展方向
- 非侵入性技術:未來 CGM 可能採用光學或電磁波感測技術,以取代植入式傳感器,提升舒適度並減少侵入性。例如,Know Labs 正在研發相關技術。
- AI整合數據並提供個人化醫療建議:由AI人工智能結合大數據學習並預測血糖趨勢,提供即時個人化建議,例如飲食及藥物調整。
- 多項生理指數監測及提供個人化健康促進策略:未來 CGM 可能與其他健康監測技術整合,結合血壓、血脂肪、肝腎功能、尿酸、酮體、乳酸、腰圍、體組成、心肺耐力、肌力、肌耐力、柔軟度、最大耗氧量等體適能指標,達成周全性健康促進。
若您正在考慮使用 CGM,建議與家庭醫學科或內分泌科醫師討論。
連續血糖監測(CGM)案例分享
患者Mr.黃:『我照之前拿藥就好』
Dr.chenx2chin:『你這次糖化血色素HbA1c=9.6%,近幾次都超過8.5%,藥物都有記得吃吼?』
患者Mr.黃:『有啊! 我都有吃藥,這次應該是比較沒運動,我想辦法再多跑步就好了』
Dr.chenx2chin:『你最近有沒有吃比較多什麼?比較不忌口吼?上次建議你24小時連續血糖監測有考慮裝嗎?』
患者Mr.黃:『喔! 可能是飯局多,然後水果吃比較多,累了喝比較多蠻牛。那個喔?我在想看看啦!我先跑步就好了啦!藥照之前就好,不用調整了』
Dr.chenx2chin:『其實你口服藥也四種全用滿了,也沒什麼空間調整了,也打了複方胰島素,中午晚餐前各打一次。為何我要建議你裝那個? 因為那個很厲害喔! 可以讓你學會怎麼飲食控制,我們講再多飲食衛教觀念,你也聽得很膩很煩,營養師跟你講100堂營養課,你也不會知道東西你吃進去身體血糖會飆多高?還不如裝一次,連續測14天24小時,連你睡覺時候都可以持續監測,起床後手機掃描馬上可以知道睡覺時候有沒有低血糖發生。你可以知道吃飯前,吃飯後30、60、90、120分鐘後血糖變化,運動前後血糖變化,以及吃藥或打胰島素前後的血糖變化喔~~ 認真飲食拍照記錄上傳APP,還可以幫助我精準調整你的口服藥物跟胰島素喔~~』
患者Mr.黃:『裝那個會痛嗎?可以洗澡嗎?費用貴嗎?』
Dr.chenx2chin:『就是一個50元硬幣大小,有一個軟針,就像蓋印章一樣,壓一下就貼到你手臂後方,少數人有異物感,大部分人都沒有特別感覺。水深1公尺30分鐘游泳都沒問題,洗澡當然沒問題啊~ 費用部分大約目前醫院/診所/醫療用品店都大約2200元左右,相當於每小時6.5元每分鐘0.1元而已。你要知道血糖機測一次血糖,手指扎會痛而且試紙也要費用,保存若受潮就有誤差不準確,而且測到只有一個時間點的血糖數值,無法得到一個曲線起伏的變化。如果裝24小時連續血糖監測,我們有病人14天掃描3000次的,如果是手指尖一天三餐前後共扎個6次應該沒幾個人受的了』
患者Mr.黃:『嗯~~ 聽起來不錯! 我找時間來裝好了』
陳醫師貼心小提醒
高血糖是三高最大的魔王,也是最難控制的,目前可用的藥物很多,包含多種新型口服藥物及針劑還有新型胰島素,同時也表示沒有單一種藥物可以不經由飲食就完美控制高血糖。
人體新陳代謝調控血糖的系統故障,就很難精準調節血糖,血糖容易受到食物而飆高失控,或是受到藥物作用而產生低血糖副作用,藥物再怎先進還是沒有人體來的厲害。
高血糖分為糖尿病前期(Pre-DM)及糖尿病(DM),不論是否需要搭配藥物控制血糖,飲食永遠是最重要的關鍵因素!! 飲食以外若能搭配規律有氧+重訓運動,血糖就能更完美控制。
〈延伸閱讀:【高血糖】需要一輩子吃藥嗎?〉
結論
相較於傳統血糖檢測,連續血糖監測能夠即時追蹤血糖變化,提供完整的動態數據,幫助患者及醫療團隊更有效調整治療策略,降低血糖波動對健康的影響。透過連續血糖監測的輔助,不僅提升個人健康管理,也有助於職場健康,減少因血糖問題導致的工作影響。職場健康促進協助企業打造安全健康的工作環境,提供職業醫學臨場健康服務、職場健康促進活動、家庭醫學門診等多種服務,如果您有任何相關的疑問,歡迎隨時與我們聯繫!
參考資料:
Continuous Glucose Monitoring-From Blood Glucose Testing to Glucose Patterns in patients with Diabetes. Formos J Endocrinol Metab 2020 11:39-46
Real-time CGM Is Superior to Flash Glucose Monitoring for Glucose Control in Type 1 Diabetes:The CORRIDA Randomized Controlled Trial. Diabetes Care. 2020 Nov;43(11):2744-2750
黃俊達,李淳權(2020)。測量血糖的新趨勢: 即時性連續血糖監測(Real-time CGM)。內科學誌,31:30-39。
林世鐸,判讀CGM報告的挑戰與願景。社團法人中華民國糖尿病衛教學會 2022年12月會訊,35-39。
Health 2 Sync智抗糖官網及部落格 https://www.health2sync.com/tw 網頁使用之圖片獲智抗糖授權使用


